Ūminė limfogeninė leukemija
| |
Šiam straipsniui ar jo daliai trūksta išnašų į patikimus šaltinius. Jūs galite padėti Vikipedijai pridėdami tinkamas išnašas su šaltiniais. |
| Ūminė limfogeninė leukemija | |
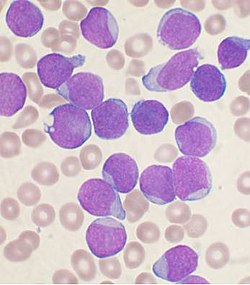 Kraujo mikroskopinio tyrimo metu matomos gana didelės nebrandžios ląstelės, būdingos ūminei limfogeninei leukemijai - blastai | |
| ICD-10 | C91.0 |
|---|---|
| ICD-9 | 204.0 |
| ICD-O | 9835/3 |
| LigųDB | 195 |
Ūminė limfogeninė leukemija (ūminė limfoleukemija, ūminė limfatinė leukemija,ūminė limfocitinė leukemija, ŪLL) – piktybinė kraujo liga, leukemija, kuriai būdingas greitas nekontroliuojamas nebrandžių kraujo ląstelių (blastų) dauginimasis ir normalios kraujodaros išstūmimas, kas pasireiškia anemija, trombocitopenija ir padidėjusia infekcijos išsivystymo rizika.
Epidemiologija[redaguoti | redaguoti vikitekstą]
ŪLL yra vaikų liga, tai dažniausias piktybinis susirgimas vaikų tarpe. Liga dažniausiai susergama 5 metų amžiuje, vėliau sergamumas labai ženkliai mažėja ir vėl ima didėti nuo 50 metų ir pasiekia piką sulaukus 80 metų.
Rizikos faktoriai[redaguoti | redaguoti vikitekstą]
Ligos priežastys nėra žinomos, tačiau didesnė ŪLL rizika nustatyta ligoniams sergantiems Dauno sindromu, ataksijos telangiektazijos sindromu, sunkiu kombinuotu imunodeficitu.
Patogenezė[redaguoti | redaguoti vikitekstą]
Liga prasideda kaulų čiulpuose sutrikus ankstyvos limfinės eilės ląstelės diferenciacijai ir pradėjus jai nekontroliuojamai daugintis.
Klasifikacija[redaguoti | redaguoti vikitekstą]
Senesnė FAB klasifikacija pateikiama apžvalginiame leukemijos straipsnyje. Pagal 2008 metų WHO klasifikaciją išskiriamos tokios ūminės limfogeninės leukemijos grupės.
Limfocitų pirmtakų neoplazijos (atitinka FAB L1-L2):
- B limfoblastinė leukemija/limfoma, kitaip nepatikslinta
- B limfoblastinė leukemija/limfoma su specifiniais genetiniais pakitimais
- B limfoblastinė leukemija/limfoma su t(9;22)(q34;q11.2);BCR/ABL1
- B limfoblastinė leukemija/limfoma su t(12;21)(p13;q22);TEL/AML1 (ETV6-RUNX1)
- B limfoblastinė leukemija/limfoma su t(v;11q23);MLL persitvarkymas
- B limfoblastinė leukemija/limfoma su t(5;14)(q31;q32);IL3-IGH
- B limfoblastinė leukemija/limfoma su t(1;19)(q23;p13.3); E2A-PBX1 (TCF3-PBX1)
- B limfoblastinė leukemija/limfoma su hiperdiploidija
- B limfoblastinė leukemija/limfoma su hipodiploidija
- T limfoblastinė leukemija/limfoma
Brandžių B ląstelių neoplazijos: Burkitt limfoma/leukemija (atitinka FAB L3)
Simptomai[redaguoti | redaguoti vikitekstą]
Ligos eiga greita, simptomai atsiranda ir progresuoja savaitėmis ir dienomis. Pirmoje vietoje yra sutrikusio normalių kraujo ląstelių brendimo sukeliami simptomai:
- Anemija: silpnumas, nuovargis, tachikardija, dusulys
- Neutropenija ir padidėjęs polinkis infekcijoms
- Trombocitopenija ir padidėjusi kraujavimo rizika
- Limfinių mazgų padidėjimas būdingas 2/3 ligonių, rečiau nustatomas tarpuplaučio navikas
- Retai nustatomas centrinės nervų sistemos pažeidimas, šiuo atveju ligoniai skundžiasi galvos skausmais, pykinimu, mieguistumu
Diagnostika[redaguoti | redaguoti vikitekstą]

- Anamnezė ir paciento fizinis ištyrimas
- Kraujo tyrimas, mikroskopinis kraujo tyrimas
- Biocheminiai kraujo tyrimai, inkstų, kepenų funkcijos rodikliai
- Krešėjimo rodikliai
- Šlapimo tyrimas
- HLA tipavimas (jei numatoma kamieninių kraujo ląstelių transplantacija)
- Ultragarsiniai tyrimai ir radiologiniai tyrimai
- Elektrokardiograma
- Kaulų čiulpų punkcija ir biopsija: citologinis tyrimas, histologinis tyrimas, imunohistocheminis tyrimas, imunfenotipavimas, molekuliniai genetiniai tyrimai (pavyzdžiui, BCR/ABL genas), citogenetiniai tyrimai.
Gydymas[redaguoti | redaguoti vikitekstą]
Kaip ir visų ūminių leukemijų, gydymas skirstomas į remisijos indukciją, konsolidaciją ir palaikomąjį gydymą. Vyresnio amžiaus ligoniams negalima skirti vienodai intensyvaus gydymo kaip vaikams ir jauno amžiaus pacientams, todėl paprastai skiriamos mažesnės vaistų dozės ir šiek tiek supaprastintos gydymo schemos.
Remisijos indukcija[redaguoti | redaguoti vikitekstą]
Ši pirma gydymo fazė pradedama prefaze, kuria siekiama sumažinti ligos masę. Prefazė paprastai trunka 3-7 dienas. Po jos skiriamas gydymas chemoterapinių vaistų kombinacijomis. Gali būti skiriamas vinkristinas, daunorubicinas doksorubicinas, asparaginazė, metotreksatas, ciklofosfamidas. Jei randamas BCR/ABL genas, gydymui taip pat skiriamas imatinibas. Po indukcijos fazės atliekami tyrimai siekiant nustatyti, ar pavyko pasiekti ligos remisiją.
Konsolidacija[redaguoti | redaguoti vikitekstą]
Konsolidacija yra ilgesnis intensyvus gydymo kursas, kuriuo toliau siekiama išlaikyti pasiektą remisiją. Skiriamas metotreksatas, asparaginazė, citarabinas ir kiti preparatai. Konsolidacijai gali būti taikoma alogeninė kamieninių kraujo ląstelių transplantacija. Ji atliekama pacientams, kuriems nustatoma didelė ligos atsinaujinimo rizika.
Palaikomasis gydymas[redaguoti | redaguoti vikitekstą]
Ligoniams, kuriems neatliekama transplantacija, po konsolidacijos kurso skiriamas palaikomasis gydymas. Paprastai tam pasirenkamas merkaptopurinas arba metotreksatas. Šis gydymas sumažina ligos atsinaujinimo riziką ir prailgina ligonių išgyvenamumą.
