Gastrointestinalinis stromos navikas
| Gastrointestinalinis stromos navikas | |
 Endoskopinio tyrimo nuotrauka, skrandyje matomas nemažas, lygiu paviršiumi navikas, esantis po gleivine – gastrointestinalinis stromos navikas | |
| ICD-O | 8936/0-8936/3 |
|---|---|
| LigųDB | 33849 |
Gastrointestinalinis stromos navikas, GIST – palyginti retas piktybinis navikas, priskiriamas jungiamojo audinio vėžiams – sarkomoms. Jam būdinga išsivystymo vieta yra įvairios virškinimo trakto dalys, specifinio ląstelių paviršiaus žymens CD117 (c-kit) ekspresija, atsparumas įprastam gydymui chemoterapija ir geras atsakas į gydymą tirozinkinazės inhibitoriais. GIST būdingos c-kit arba PDGFR genų mutacijos Šie navikai dažnai nesukelia simptomų, jų piktybiškumo laipsnis ir agresyvumas yra labai nevienodas ir nustatomas pagal daug kriterijų, atitinkamai parenkant ir gydymą. Svarbu atskirti vaikų retų gastrointestinalinių stromos navikų grupę, jie yra biologiškai visiškai skirtingi, diagnozuojami ir gydomi kitaip, negu suaugusiųjų GIST.
Istorija[redaguoti | redaguoti vikitekstą]
Terminas „Gastrointestinalinis stromos navikas“ atsirado 1983 metais[1]. Patologai šiai navikų grupei priskyrė visus neepitelinės kilmės virškinimo trakto navikus. Palaipsniui pavyko atskirti specifinę navikų grupę, pirmiausiai pagal ląstelių paviršiaus žymenis CD34 ir CD117, vėliau klasifikaciją praplėtė molekulinės genetikos tyrimai, nustatantys c-kit receptorių. Šie tyrimai įgalino išskirti gastrointestinalinius stromos navikus kaip atskirą diagnostinį vienetą. Iki tol dažnai jie būdavo priskiriami sarkomoms arba nediferencijuotoms karcinomoms. Kita vertus, iki tol dažnai virškinimo sistemos organuose randamos lejomiosarkomos ir lejomiomos galėjo būti priskirtos gastrointestinaliniams stromos navikams ir efektyviai gydomos.
Epidemiologija[redaguoti | redaguoti vikitekstą]
Sergamumas šiais navikais yra maždaug 1/100 000, dažniausiai jie diagnozuojami tarp 50 ir 70 metų amžiaus[2].
Patogenezė[redaguoti | redaguoti vikitekstą]
1998 metais Japonijos mokslininkų grupė atrado c-kit protoonkogeno mutacijas, kas atskleidė šios ligos atsiradimo mechanizmus.[3] Maždaug 85% atvejų GIST nustatomi c-kit signalo perdavimo sutrikimai. C-kit, arba ląstelės paviršiaus receptorių CD117 koduojantis genas atsakingas už ląstelės membranos proteino sintezę, kuris perduoda ląstelės dalijimąsi reguliuojantį signalą. Šis baltymas priklauso tirozinkinazių grupei. Esant c-kit geno mutacijoms sintetinamas baltymas, turintis defektų, dėl ko jis išlieka nuolat aktyvus, nepriklausomai nuo išorės signalų, todėl signalas, skatinantis ląstelės proliferaciją, yra nuolat perduodamas ir ląstelė nesustodama dalijasi. C-kit mutacija nevienalytė, ji gali būti skirtinguose geno egzonuose, kas turi reikšmę naviko gydymui ir prognozei. Dalis GISt neturi c-kit mutacijos, tokiais atvejais dažniausiai randamos PDGFR mutacijos.
Klasifikacija[redaguoti | redaguoti vikitekstą]
Pagal lokalizaciją[redaguoti | redaguoti vikitekstą]
Pagal naviko vietą virškinimo sistemos organuose ir dažnumą GIST skirstomi šitaip:
| Stemplė | 2–3% |
| Skrandis | 50–60% |
| Dvylikapirštė žarna | 25–30% |
| Storoji žarna | 10–15% |
| Kitos lokalizacijos | iki 10% |
Pagal mutacijas[redaguoti | redaguoti vikitekstą]
- C-kit geno mutacijos, galinčios būti įvairiuose egzonuose[4]:
- PDGFR mutacijos (angl. platelet derived growth factor receptor) alfa mutacijos: gali būti nustatomos 12 arba 18 egzonuose
- C-kit/PDGFR-A nemutavę GIST: iki 15% atvejų minėtų mutacijų nenustatoma, tokie navikai kur kas blogiau reaguoja į gydymą tirozinkinazės inhibitoriais
Stadijos[redaguoti | redaguoti vikitekstą]
Gastrointestinaliniai stromos navikai į stadijas skirstomi pagal TNM klasifikaciją. Diagnozės metu maždaug pusei ligonių randamos metastazės. Dažniausiai jos nustatomos kepenyse (65%) ir pilvaplėvėje (20%). Metastazės plaučiuose, kauluose, kituose organuose yra retos.
Histologija[redaguoti | redaguoti vikitekstą]

Skirtingai nei karcinoma, gastrointestinaliniai stromos navikai atsiranda ir virškinimo trakto organo sienelėje. Jų pradžia yra ne gleivinėje, pati gleivinė pažeidžiama tik navikui gerokai padidėjus. Neretai GIST perauga organo sienelę ir išplinta pilvaplėvės ertmėje. Manoma, kad GIST kyla iš vadinamųjų Kajalo ląstelių, kurios priklauso enterinei nervų sistemai.
Histologiškai GIST būdingos verpstės formos arba epitelioidinės formos ląstelės, kartais nustatomos mišrios formos. Pagrindinis diagnozei reikalingas kriterijus yra imunohistocheminis naviko ląstelių žymens CD117 nustatymas. Šis žymuo atitinka c-kit geno koduojamą baltymą ir randamas 95% atvejų.
Simptomai[redaguoti | redaguoti vikitekstą]
Paciento simptomai priklauso nuo naviko vietos, jo dydžio ir kitų faktorių.
- Trečdaliui ligonių GIST diagnozuojamas atsitiktinai, nesant simptomų ir atliekant tyrimus ar chirurginę operaciją dėl kitos priežasties.
- Trečdalis pacientų skundžiasi nespecifiniais, neišreikštais simptomais: pilvo skausmais, kraujavimo požymiais, esant stemplės navikui gali būti rijimo sutrikimų, esant navikui storojoje žarnoje – tuštinimosi sutrikimų.
- Trečdaliui ligonių navikas diagnozuojamas vėlai, esant išreikštiems simptomams, šiais atvejais beveik visada randamos metastazės. Šiais atvejais neretai navikas aptinkamas operacijos metu, kai ligonis operuojamas dėl kraujavimo ar žarnyno nepraeinamumo.
Diagnostika[redaguoti | redaguoti vikitekstą]
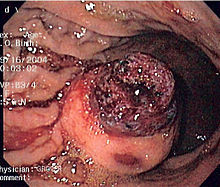
Naviko suradimui taikomi endoskopiniai tyrimai: gastroskopija, kolonoskopija, kai kuriais atvejais kapsulinė endoskopija, paimama biopsija mikroskopiniam ištyrimui. Įtariant naviką endoskopiniais tyrimais nepasiekiamoje vietoje, diagnozės nustatymui gali būti reikalinga chirurginė operacija.
Išplitimo nustatymas[redaguoti | redaguoti vikitekstą]
Naviko išplitimo įvertinimui ir stadijos nustatymui atliekami ultragarso ir radiologiniai tyrimai:
- Pilvo organų echoskopija
- Endosonografija
- Kompiuterinė tomografija
- Magnetinio rezonanso tomografija
- Pozitronų emisijos tomografija
Mutacijų analizė[redaguoti | redaguoti vikitekstą]
Diagnozavus gastrointestinalinį stromos naviką būtina atlikti c-kit ir PDGFR mutacijų tyrimus, taip pat mutacijų analizė būtina esant vėžio progresavimui po gydymo ar gydymo fone[5]. Nuo 80% iki 90% navikų nustatomos mutacijos. C-kit 9 egzono mutacija rodo blogesnę prognozę ir didesnį atsparumą vaistams nei c-kit 11 egzono mutacija. Pagal mutacijų profilį parenkama gydymo taktika ir vaistų dozės (žr. Gydymas).
Rizikos grupės[redaguoti | redaguoti vikitekstą]
Ligos atsinaujinimo rizika ir ligonio prognozė priklauso nuo 3 faktorių:
- GIST naviko dydžio
- Mitozių skaičiaus
- Virškinimo sistemos organo, kuriame nustatytas navikas
Pagal 2006 metais mokslininkų grupės paskelbtus daugiau nei 1900 ligonių tyrimo duomenis, GIST navikų rizika apibendrinama lentelėje[6]
| Grupė | Dydis [cm] |
Mitozių skaičius [50 regėjimo laukų] |
Skrandis | Dvylikapirštė žarna | Tuščioji ir klubinė žarna |
Tiesioji žarna |
|---|---|---|---|---|---|---|
| 1 | ≤ 2 | ≤ 5 | 0% nėra |
0% nėra |
0% nėra |
0% nėra |
| 2 | > 2 ≤ 5 | ≤ 5 | 1,9% labai maža |
8,3% maža |
4,3% maža |
8,5% maža |
| 3a | > 5 ≤ 10 | ≤ 5 | 3,6% maža |
34% didelė |
24% vidutinė |
57% didelė |
| 3b | > 10 | ≤ 5 | 12% didelė |
34% didelė |
52% didelė |
57% didelė |
| 4 | ≤ 2 | > 5 | nežinoma | nežinoma | 50% didelė |
54% didelė |
| 5 | > 2 ≤ 5 | > 5 | 16% vidutinė |
50% didelė |
73% didelė |
52% didelė |
| 6a | > 5 ≤ 10 | > 5 | 55% didelė |
86% didelė |
85% didelė |
71% didelė |
| 6b | > 10 | > 5 | 86% didelė |
86% didelė |
90% didelė |
71% didelė |
Kaip matoma iš lentelės, GIST pagal riziką skirstomi į 4 grupes: labai mažos, mažos, vidutinės ir didelės rizikos.
Gydymas[redaguoti | redaguoti vikitekstą]
Nepažengusi liga gydoma operacija. Po operacijos pagal ligonio riziką gali būti skiriamas adjuvantinis gydymas tirozinkinazės inhibitoriais. Netgi esant išplitusiai ligai gydymas priešvėžiniais vaistais duoda labai gerų rezultatų.
Operacija[redaguoti | redaguoti vikitekstą]
Chirurginė operacija yra šiuo metu vienintelis žinomas efektyvus metodas, kuriuo gastrointestinalinis stromos navikas gali būti visiškai išgydomas. Dėl šios priežasties jis rekomenduojamas visais atvejais, kai nustatoma nedaug pažengusi liga ir operacija įmanoma. Išplėstinis limfinių mazgų pašalinimas nerekomenduojamas, kadangi GIST labai retai išplinta į limfinius mazgus. Esant vietiškai išplitusiai ligai kai kurių tyrimų duomenimis efektyvus yra neoadjuvantinis gydymas imatinibu (po mutacijų analizės) ir augliui sumažėjus atliekama operacija[7]. Tačiau tai dar nėra standartinis gydymo metodas, todėl tokius pacientus rekomenduojama gydyti daug patirties turinčiuose centruose. paprastai toks priešoperacinis (neoadjuvantinis) gydymas trunka 6–12 mėnesių. Operuojamos kai kuriais atvejais gali būti ir GIST metastazės, kai yra reali galimybė jas visiškai pašalinti.
Pooperacinis gydymas[redaguoti | redaguoti vikitekstą]
Esant didelei ir vidutinei recidyvo rizikai po operacijos skiriamas (adjuvantinis) gydymas imatinibu. Gydymas neefektyvus ligoniams, kurių navikai turi PDGFR mutaciją. Rekomenduojama gydymo trukmė yra 3 metai[8].
Metastazavusi liga[redaguoti | redaguoti vikitekstą]
Išplitusi liga efektyviai gydoma tirozinkinazės inhibitorių grupei priskiriamais priešvėžiniais vaistais. GIST patogenezės esminė grandis yra pakitusi ląstelės membranos tirozinkinazė ir dėl to sutrikęs signalo perdavimas. Imatinibas ir kiti tirozinkinazės inhibitoriai efektyviai slopina patologinę kinazę ir stabdo navikų augimą. Paprastai skiriama 400 mg imatinibo dozė per dieną. GIST, turintiems c-kit 9 egzono mutaciją, šios dozės nepakanka, rekomenduojamas gydymas 800 mg dienos doze. Į gydymą imatinibu nereaguoja GIST navikai su c-kit 18 egzono mutacija ir navikai su PDGFR mutacija bei PDGFR nemutavę navikai be c-kit mutacijos.
Esant progresavimui 30% atvejų efektyvus yra imatinibo dozės padidinimas iki 800 mg. Jei rezultato negaunama, skiriamas gydymas kitais tirozinkinazės inhibitoriais: sunitinibu, nilotinibu, sorafenibu, regorafenibu. Aprašyti atvejai, kai gautas geras atsakas į m-Tor inhibitorių everolimusą. Gydymo tirozinkinazės inhibitoriais nerekomenduojama nutraukti ir lėtai progresuojant ligai, kadangi gresia labai pagreitėjęs naviko ir metastazių augimas.
Gydymo efekto įvertinimas[redaguoti | redaguoti vikitekstą]
Gydymo efektyvumas kontroliuojamas reguliariais radiologiniais tyrimais, paprastai atliekama kompiuterinė tomografija. Svarbu vertinant atsaką į gydymą neatsižvelgti vien tik į naviko ar metastazių dydį, kadangi lemiamas atsako į terapiją kriterijus yra auglio tankis. Kai kuriais atvejis netgi padidėjęs navikas gali būti vertinamas kaip gerai reaguojantis į gydymą. Atsako vertinimui turėtų būti naudojami Choi kriterijai.
Šaltiniai[redaguoti | redaguoti vikitekstą]
- ↑ Demetri et al. DeVita, Hellman, and Rosenberg’s Cancer: Principles and Practice of Oncology (9th ed.).
- ↑ Tran et al. The epidemiology of malignant gastrointestinal stromal tumors: an analysis of 1,458 cases from 1992 to 2000. Am J Gastroenterol. 2005 Jan;100(1):162-8. http://www.ncbi.nlm.nih.gov/pubmed/15654796?dopt=Abstract
- ↑ Hirota et al. Gain-of-function mutations of c-kit in human gastrointestinal stromal tumors. Science. 1998 Jan 23;279(5350):577-80. http://www.ncbi.nlm.nih.gov/pubmed/9438854?dopt=Abstract
- ↑ Blay et al. Advanced gastrointestinal stromal tumor in Europe: a review of updated treatment recommendations. Expert Rev Anticancer Ther. 2009 Jun;9(6):831-8. doi: 10.1586/era.09.34. http://www.ncbi.nlm.nih.gov/pubmed/19496720
- ↑ Reichardt et al. Gastrointestinal stromal tumors: evolving role of the multidisciplinary team approach in management. Expert Rev Anticancer Ther. 2012 Aug;12(8):1053-68. doi: 10.1586/era.12.48. Epub 2012 May 14. http://www.ncbi.nlm.nih.gov/pubmed/22582922
- ↑ Mietinnen et al. Gastrointestinal stromal tumors: Pathology and prognosis at different sites. Semin Diagn Pathol. 2006 May;23(2):70-83. http://www.ncbi.nlm.nih.gov/pubmed/17193820?dopt=Abstract
- ↑ Reichardt et al. Towards global consensus in the treatment of gastrointestinal stromal tumor. Expert Rev Anticancer Ther. 2010 Feb;10(2):221-32. doi: 10.1586/era.09.171. http://www.ncbi.nlm.nih.gov/pubmed/20131998
- ↑ Joensuu et al. One vs three years of adjuvant imatinib for operable gastrointestinal stromal tumor: a randomized trial. JAMA 2012;307(12):1265-1272. http://jama.jamanetwork.com/article.aspx?articleid=1105116
| |||||||||||||||||||
